腎癌の記憶
〜〜 腎細胞癌 闘病記 〜〜
腎癌の予後(後編)
2011年8月6日(土)
腎癌の再発に関するフォローアップ
ここで述べるのは病期分類ステージⅠ〜Ⅲ期の手術後の管理についてです。
ステージⅣ期については既に腎臓の外に癌細胞が出ており、一義的に処置が定められません。
医者と相談しながらベストと思われる策を模索するしかありません。
これは不幸にも再発した場合も同じです。
ではⅠ〜Ⅲ期の場合はフォローアップ・プログラムが定められているかというと、どうも一律には決まっていないようです。
ただし実際には NCCN (National Comprehensive Cancer Network) のガイドラインに準じたフォローアップが行われているみたいです。
腎癌の場合は腫瘍が完全に切除された患者に対する補助療法は確立されておらず、経過観察が標準となっています。 一昔前に頻繁に行われていたインターフェロンやインターロイキンによる補助療法は、効果が無いことが分かって NCCN だけでなく日本泌尿器科学会のガイドラインからも外されています。 したがって再発に対しては「どうしようもない」という私の主治医の言葉は的を射ています。 (ただし、もう少し言い様がないかなぁとは思いますが...)
NCCN ガイドライン
手術後にどのようなタイミングで何の検査をして経過観察をするのかを NCCN のガイドラインで紹介します。
国内ではフォローアップに対して定まったガイドラインがありませんが、だいたいこの NCCN のガイドラインに準じて実施しているようです。
先ず、病理検査の結果を元に患者を「低リスク」「中リスク」「高リスク」「リンパ節転移陽性」の4つのグループに分けます。
ステージⅣ期の患者も含まれることになりますが、ここでは忠実に NCCN のガイドラインを紹介することにします。
| 所属リンパ節 | 原発腫瘍 | 異型度 | 全身症状 | |
| 低リスク | N0 | T1a〜T1b | Grade 1〜2 | ECOG 0 |
| 中リスク | ECOG 1 以上 | |||
| Grade 3〜4 | ECOG 0〜3 | |||
| T2 | Grade 1〜4 | |||
| T3a〜3c | Grade 1 | |||
| Grade 2〜4 | ECOG 0 | |||
| 高リスク | ECOG 1 以上 | |||
| T4 | Grade 1〜4 | ECOG 0〜3 | ||
| リンパ節 転移陽性 | N1 以上 | − | − | − |
異型度は米国では4段階に規定しており、核の大きさだけで分類する日本より細かく規定しています。 NCCN ではこれを採用しているので、Grade が1から4まであります。 核小体というのは核の中にある小さい塊ですが、なぜこれに着目しているのかは分かりません。
| 日本の分類 | ||
|---|---|---|
| Grade 1 | 核は一様に丸く大きさは約10μm。核小体は不鮮明。 | G1 |
| Grade 2 | 核はややいびつで大きさは約15μm。核小体は鮮明。 | G2 |
| Grade 3 | 核はかなり不規則な形をしており大きさは約20μm。核小体は大きく目立っている。 | G3 |
| Grade 4 | 核は奇形で多弁の様相を呈する。大きさは20μm以上。核小体は色素に染まって明確に分かる。 | G3 |
全身症状(performace status)は、ECOG (Eastern Cooperative Oncology Group :米国東部腫瘍学協会--とでも訳すのでしょうか?)による分類を採用しています。
| ECOG 0 | 何の制限も無く発症前と同様に自由に行動できる。 |
|---|---|
| ECOG 1 | 激しい運動は制限があるが、軽労働の家事や事務所でのデスクワークはできる。 |
| ECOG 2 | 歩行や身の回りのことはできるが労働は不可。日中の50%以上は起居している。 |
| ECOG 3 | 身の回りのある程度のことはできるが介護が必要。日中の50%以上は就床している。 |
| ECOG 4 | 身の回りのことは何もできず完全介護を要する。終日就床している。 |
| ECOG 5 | 死亡。 |
ここまでが準備段階です。 ちょっとたいへんでしたが、皆さん付いて来ていただいてますでしょうか?
ここまでで4つにグループ分けしましたが、フォローアップで行う検査項目は同じです。
検査のタイミングと頻度がグループによって異なります。
NCCN のチャートを左欄に載せました(マウスを合わせると拡大します)が、ちょっと分かりにくいので噛み砕いて書き直したものを
こちらに示します。
腎癌は5年を過ぎても再発することがありますので、最長で9年間のフォローアップを勧めています。
私の場合は以上のガイドラインによると「中リスク」に分類され、3年間は半年ごとに検査を受けることになります。
慶應義塾大学病院では
慶應義塾大学病院では長期間のフォローアップの計画を聞いても教えてくれません。
とりあえず手術6ヶ月後にCTを撮ることになりました。
また、CTは胸部だけでなく腹部と骨盤内も撮影します。
しかし、その後の予定は不明です。
CTの撮影は1回で胸部〜腹部〜骨盤内と一気に済みますのでそれは問題ないのですが、今後の長期計画を教えてもらえないというのはどう考えればよいのか、現時点では判断できません。
腎機能のフォローアップ
なぜ腎臓は同じものが2つあるのかといいますと、1つでは容量が足らないので2つあるのです。
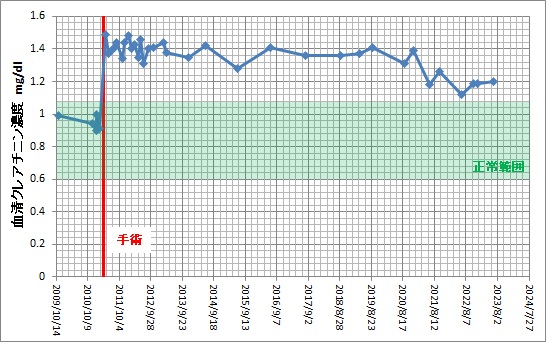
簡単に腎臓の機能を診るには、血液中に含まれるクレアチニンの量(血清クレアチニン濃度)を調べます。
血清クレアチニン濃度の正常値は男性で約0.6〜1.2mg/dl、女性で約0.4〜0.9mg/dl です。
「約」と書いたのは検査機関によって正常値範囲が若干異なるからです。
この値が高くなると腎機能に問題があることになります。
他にも腎機能を評価する検査項目はありますが、血清クレアチニン濃度は食事や他の要因(例えば水分不足)による影響を受けにくく、純粋に腎機能を反映するので指標として最適なのだそうです。
私は手術前に主治医から「クレアチニンが1.5くらいまで上がるよ」と予告されました。
手術後の検査結果は1.49mg/dl でしたので、まさに予告通りでした。
このあと残った腎臓が肥大して、この値がどこまで下がるかが鍵だということです。
手術後暫くの間は、会社の診療所で血清クレアチニン濃度を毎月測定してもらいました。
実際に腎臓の肥大が認められたのは,2022年の人間ドッグに於いてでした。
この少し前から血清クレアチニン濃度も下がってきています。
≪今後も更新していきます≫
主治医からは、腎機能を維持するために以下の3つを注意するように言い渡されています。
• 水分を多く取る。
• 塩分を取り過ぎない。
• 高血圧にならないように。
2011年8月6日(土)

 これから
これから
